Cos’è l’incontinenza urinaria
L’incontinenza urinaria è una problematica che in Italia interessa 2,5-3 milioni di persone, con un forte impatto sulla qualità della vita, specie a livello psico-emotivo e sociale.
A causa dell’imbarazzo nell’affrontare il problema, mancano ancora oggi dati ufficiali, ma già nel 2010 la FINCOPP (Federazione Italiana Incontinenti e Disfunzioni del Pavimento Pelvico) quantificava in 5 milioni gli italiani affetti da una qualsiasi forma di incontinenza, mentre stime più recenti, presentate nel 2017 dalla SIU (Società Italiana di Urologia) parlavano addirittura di 10 milioni di pazienti over 45 anni.
Parlarne è il primo passo per risolvere l’incontinenza, che è spesso curabile, ma solo il 20% delle donne affette si rivolge a un professionista sanitario.
Chi colpisce
Si stima che in Italia ne soffra l’8% della popolazione, ma i numeri di alcuni studi arrivano fino al 50% in base alle diverse definizioni e fasce di età considerate.
È un problema che riguarda prevalentemente il sesso femminile, ma colpisce anche gli uomini, e può presentarsi a qualsiasi età. Pur essendo più comune negli anziani, non è una normale conseguenza del processo di invecchiamento: ne soffrono infatti anche il 30% delle donne tra i 35 e i 50 anni.
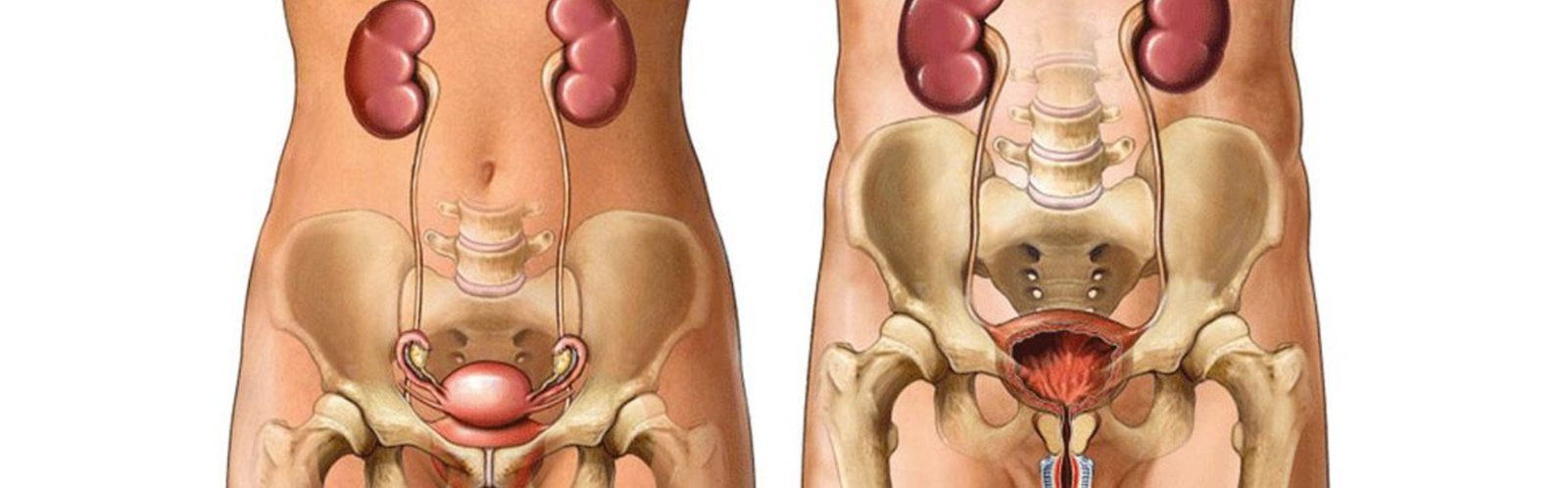
Cenni di anatomia
La minzione coinvolge l’apparato urinario, formato da reni, ureteri, vescica e uretra, e il pavimento pelvico, un insieme di tessuto muscolare e connettivale che si estende da pube a coccige.
Tra i muscoli del pavimento pelvico è di fondamentale importanza l’elevatore dell’ano che, oltre a mantenere gli organi pelvici nella loro sede anatomica, garantisce il funzionamento degli sfinteri, assicurando la continenza.

La minzione prevede 2 fasi:
- involontaria, di riempimento, con distensione delle pareti della vescica
- volontaria, di svuotamento, durante cui il muscolo detrusore (che riveste la vescica) si contrae contemporaneamente al rilassamento dei muscoli del pavimento pelvico e l’apertura dello sfintere uretrale interno (involontario) ed esterno (controllato).
Di cosa si tratta
L’incontinenza urinaria è definita come la perdita involontaria di urina al di fuori dell’atto minzionale. È possibile classificarla in:
- incontinenza da sforzo anche chiamata da stress, è la perdita involontaria di urina dovuta a un aumento della pressione intra-addominale, avviene durante sforzi come tossire, starnutire, ridere, sollevare pesi. È associata ad un indebolimento muscolare del pavimento pelvico e dello sfintere uretrale esterno.
- incontinenza da urgenza, è la perdita non controllata di urina in seguito a un bisogno impellente e non procrastinabile di urinare, come nel caso della nicturia (svegliarsi durante la notte per urinare) e dell’enuresi (minzione notturna). È associata a iperattività del muscolo detrusore.
- incontinenza mista, la perdita involontaria di urina è dovuta a sforzi e associata ad urgenza.
Esistono inoltre l’incontinenza funzionale, in persone affette da malattie neurologiche o disturbi cognitivi, e l’incontinenza da rigurgito, in cui vi è una perdita di urina post-minzionale a causa di uno svuotamento incompleto della vescica, per un danno anatomico alla vescica o a causa della prostata ingrossata.
Quali sono i fattori di rischio?
I meccanismi che predispongono e causano l’incontinenza urinaria possono essere diversi e, spesso, una combinazione tra essi.
I principali fattori di rischio sono rappresentati da:
- gravidanza e parto
- menopausa
- invecchiamento
- sovrappeso e obesità
- fumo
- abuso di alcool
- diabete
- infezioni urinarie
- calcoli
- prolasso
- stipsi
- tosse prolungata (BPCO, asma )
- stazione eretta prolungata
- traumi
- neoplasie
Cosa aspettarsi da una visita?
Perdere urina, anche in piccole quantità, non è normale! L’incontinenza urinaria, nella maggior parte dei casi, può essere curata; è perciò necessario affrontare il problema affidandosi a un professionista esperto, che inizierà la visita con un colloquio, raccogliendo le informazioni circa le perdite, le abitudini comportamentali ed esaminando gli eventuali esami strumentali eseguiti. Successivamente verrà eseguito un esame fisico obiettivo, esterno ed interno, e verrà impostato un programma riabilitativo personalizzato in base alle esigenze e alle caratteristiche del singolo paziente.
Come si cura?
Le terapie per affrontare l’incontinenza sono diverse e il trattamento varia a seconda della tipologia di incontinenza, della gravità e della causa.
La riabilitazione perineale risolve il 75-80% dei casi di incontinenza, abbinando terapia manuale, esercizi muscolari per il pavimento pelvico (di presa di coscienza del perineo e di rinforzo), modifiche dello stile di vita e terapie strumentali con applicazioni di correnti elettriche (stimolazione del nervo tibiale posteriore), neuromodulazione profonda e campi elettromagnetici (Tesla Care).
L’eventuale terapia farmacologica, decisa da un medico, dovrebbe essere usata come integrazione del trattamento conservativo, e non in sua sostituzione.
La prevenzione è fondamentale per garantire e migliorare la qualità di vita, specie in donne che affrontano una gravidanza, che devono sottoporsi a interventi chirurgici addominali o che si avvicinano alla menopausa.
